|
La malattia nei volatili
L'influenza aviaria è una malattia infettiva dei volatili causata da ceppi di
tipo A del virus influenzale. La malattia compare in tutto il mondo. Si ritiene
che tutti i volatili siano soggetti all'infezione da parte dei virus
dell'influenza aviaria, ciononostante numerose specie di uccelli
selvatici sono portatrici di questi virus senza riportarne danni apparenti.
Altre specie di volatili, compreso il pollame domestico, sviluppano la malattia
quando sono infettate da virus dell'influenza aviaria. Nel pollame, i virus
possono provocare due diverse forme della malattia, una comune e leggera,
l'altra rara ed estremamente letale. Nella forma lieve, la malattia può
manifestarsi solo con piume arruffate, ridotta produzione di uova o effetti
leggeri sull'apparato respiratorio. I casi possono essere talmente leggeri da
sfuggire alla rilevazione a meno che non si effettuino test regolari per
verificare la presenza del virus.
Al contrario, la seconda forma, molto meno comune e altamente patogena,
difficilmente sfugge all'attenzione. L'influenza aviaria altamente patogena è
stata identificata per la prima volta in Italia nel 1878; essa è caratterizzata
da un attacco improvviso della malattia in forma grave, contagio rapido e un
tasso di mortalità che può raggiungere il 100% entro 48 ore. In questa forma, il
virus non colpisce solo l'apparato respiratorio come nella forma lieve, ma
invade anche numerosi organi e tessuti. Ne consegue una massiccia emorragia
interna, per cui la malattia è anche popolarmente nota come 'Ebola dei polli'.
Tutti i sottotipi dei virus influenzali 16 HA (emoagglutinina) e 9 NA (neuroaminidasi)
infettano la fauna acquatica selvatica, per cui si ha un vasto ricettacolo di
virus influenzali che circolano tra la popolazione aviaria. Negli uccelli
selvatici, eseguendo test di routine, si riscontrano quasi sempre alcuni virus
dell'influenza, ma la maggioranza di questi non provoca danni.
Finora tutti i casi della forma altamente patogena dell'influenza aviaria sono
stati causati da virus dei sottotipi H5 e H7. I virus altamente patogeni
possiedono un 'marchio di fabbrica' genetico, vale a dire una firma
inconfondibile: un set di aminoacidi caratteristici nel sito di scissione
dell'HA che li distingue da tutti gli altri virus influenzali ed è responsabile
della loro eccezionale virulenza.
Non tutti ceppi virali dei sottotipi H5 e H7 sono altamente patogeni, ma si
ritiene che gran parte di essi lo possa potenzialmente diventare. Ricerche
recenti hanno dimostrato che i virus H5 e H7 a bassa patogenicità, dopo essere
stati in circolazione talvolta per brevi periodi tra la popolazione aviaria si
trasformano in virus altamente patogeni. Esistono molte prove circostanziali del
fatto che la fauna acquatica selvatica possa trasmettere virus dell'influenza
aviaria, nella forma a bassa patogenicità, al pollame, ma non che sia portatrice
o possa diffondere direttamente virus altamente patogeni. È però verosimile che
questa situazione sia cambiata molto recentemente: si ritiene che almeno alcune
specie di uccelli acquatici migratori siano portatrici del virus H5N1 nella sua
forma altamente patogena, introducendolo così in nuove aree geografiche lungo le
loro rotte di volo.
I virus dell'influenza aviaria, quindi sono estremamente contagiosi per il
pollame e inoltre facilmente trasmissibili da una fattoria a un'altra attraverso
il movimento di volatili vivi, persone (specialmente se indossano scarpe o altri
capi d'abbigliamento contaminati), oltre che veicoli, attrezzatura, cibo e
gabbie contaminati. I virus altamente patogeni possono sopravvivere per lunghi
periodi nell'ambiente, specie a basse temperature. Per esempio il virus
altamente patogeno H5N1 può sopravvivere nelle feci dei volatili per almeno 35
giorni a bassa temperatura (4°C). A una temperatura molto più elevata (37°C), è
dimostrato che i virus H5N1, in campioni di feci, sopravvivono sei giorni.
Nel caso della malattia ad alta patogenicità, le misure di controllo principali
sono l'abbattimento rapido di tutti gli uccelli infettati o esposti, smaltimento
adeguato delle carcasse, messa in quarantena e disinfezione rigorosa delle
fattorie, oltre alla messa in atto di rigorose misure sanitarie o di 'biosicurezza'.
Le limitazioni al movimento del pollame vivo, sia all'interno dei Paesi colpiti
che oltre confine, rappresentano un'ulteriore importante misura di controllo. La
logistica delle misure di controllo raccomandate risulta più semplice nel caso
di grandi aziende agricole, dove un grande numero di animali è solitamente
tenuto all'interno, normalmente in condizioni sanitarie controllate. Il
controllo è invece molto più difficile quando si ha a che fare con sistemi di
produzione in cui gran parte del pollame si trova in piccoli allevamenti, nei
cortili in zone rurali o intorno alle città.
Quando l'abbattimento (la prima linea di difesa per il contenimento delle
epidemie) risulta inefficace o impraticabile, si può provvedere alla
vaccinazione del pollame in una zona ad alto rischio come misura di emergenza
supplementare, assicurandosi di usare vaccini di qualità e di seguire
rigorosamente le raccomandazioni dell'Oie. L'uso di vaccini di scarsa qualità, o
inadatti al ceppo virale in circolazione rischia infatti di accelerare la
mutazione del virus stesso. Vaccini animali di scarsa qualità possono inoltre
rappresentare un rischio per la salute umana, in quanto i volatili infetti
rischiano di diffondere il contagio pur essendo all'apparenza sani.
Oltre a essere difficili da controllare, le epidemie tra gli animali da cortile
sono collegate a un aumento del rischio di esposizione e infezione per gli
esseri umani. Questi animali solitamente circolano liberamente alla ricerca di
cibo, entrando spesso in contatto con uccelli selvatici o approvvigionandosi di
acqua dalla stessa fonte. In questo contesto ci sono molte possibilità di
esposizione umana al virus, specialmente se gli animali vivono in casa o vi sono
tenuti in caso di maltempo, ovvero quando condividono con i bambini zone di
gioco o di riposo. La povertà aggrava il problema: in situazioni dove una fonte
primaria di cibo e reddito non può essere sprecata, le famiglie spesso si
nutrono del pollame anche quando ci sono segni di mortalità o malattia. In
questo caso si ha un elevato rischio di esposizione al momento della
eliminazione, spiumaggio, macellazione e preparazione del pollame per la
cottura, ma ciononostante si tratta di una pratica difficile da contrastare.
Bisogna anche dire che ci sono casi in cui si ha un alto tasso di mortalità tra
gli animali da cortile, specialmente se le condizioni meteorologiche sono
avverse, ma i proprietari non interpretano questi segnali come indicazione della
presenza di influenza aviaria e quindi della necessità di avvisarne le autorità.
Ciò spiega perché le epidemie in alcune zone rurali si siano diffuse
indisturbate per mesi. Infine il fatto che spesso gli allevatori non siano
compensati per gli animali eliminati, fa sì che essi siano restii a denunciare
spontaneamente i casi riscontrati e addirittura nascondano i volatili durante le
operazioni di abbattimento.
Il ruolo degli uccelli migratori
Nel 2005 ha fatto la sua comparsa un altro, significativo, fattore di diffusione
del virus tra i volatili, le cui origini non sono ancora state comprese a fondo.
Gli scienziati sono sempre più convinti che almeno alcune specie di uccelli
acquatici siano ora portatrici del virus H5N1 nella sua forma altamente
patogena, a volte su lunghe distanze, trasmettendolo al pollame in zone che si
trovano lungo le loro rotte migratorie. Se questo nuovo ruolo degli uccelli
migratori fosse confermato, significherebbe un cambiamento in una relazione da
molto tempo stabile tra il virus H5N1 e il suo naturale bacino di uccelli
selvatici.
Prove a dimostrazione di questo cambiamento di ruolo hanno iniziato a emergere a
metà del 2005 e da allora si sono consolidate. La morte di più di 6000 uccelli
migratori, infettati dal virus H5N1 nella forma altamente patogena, nella
riserva naturale del Lago Qinghai nella Cina centrale alla fine di aprile 2005,
ha rappresentato un evento inusuale e probabilmente senza precedenti. In
passato, decessi di uccelli selvatici a causa di influenza aviaria altamente
patogena erano casi rari, solitamente riscontrati entro la distanza di volo di
un focolaio di epidemia aviaria. Studi scientifici che hanno messo a confronto
virus da varie epidemie tra volatili hanno evidenziato come quelli da Paesi
colpiti più di recente, tutti sulle rotte migratorie, siano quasi identici ai
virus recuperati dagli uccelli migratori morti presso il Lago Qinghai. I virus
nei primi due casi di decesso fra gli esseri umani in Turchia, erano anch'essi
praticamente identici a quelli del Lago Qinghai.
Paesi colpiti da epidemie nei volatili
Le epidemie di influenza aviaria altamente patogena iniziate nell'Asia
sud-orientale a metà del 2003 e che hanno ormai raggiunto alcune parti d'Europa
sono le più estese e gravi di cui si abbia memoria. Finora ne sono state
riportate in nove Paesi asiatici (elencati in ordine cronologico): Repubblica di
Corea, Vietnam, Giappone, Tailandia, Cambogia, Repubblica Popolare del Laos,
Indonesia, Cina e Malesia. Di questi, Giappone, Corea, e Malesia hanno
controllato l'epidemia e ne sono al momento ritenuti esenti. In altre parti
dell'Asia, il virus ha assunto proporzioni endemiche in diversi dei paesi
inizialmente colpiti.
Da luglio 2005 fino a tutto dicembre 2005 il virus ha esteso la sua presenza tra
i volatili oltre il focolaio iniziale in Asia. I Paesi che hanno registrato i
primi episodi, sia negli uccelli selvatici che in quelli domestici, sono la
Russia, il Kazakhstan, la Turchia, la Romania e l'Ucraina. Mongolia e Croazia
hanno trovato tracce del virus solo nei volatili selvatici.
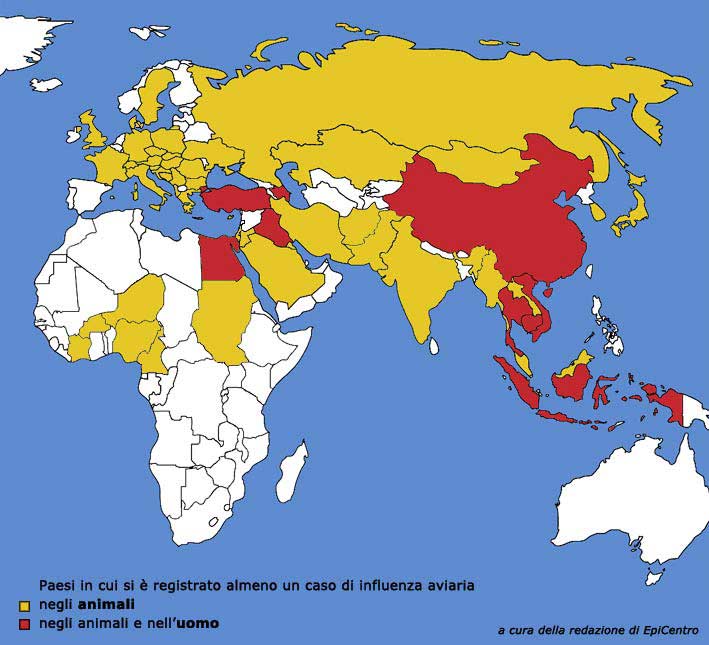
A partire dal febbraio 2006, la presenza del virus nei volatili si è
geograficamente e drasticamente estesa. All'inizio di aprile 2006, 32 Paesi di
Africa, Asia, Europa e Medio Oriente hanno segnalato i loro primi casi di
infezione in uccelli selvatici, domestici o in entrambi. Questo allargamento
segna la più veloce ed estesa diffusione di qualsiasi altro virus di influenza
aviaria ad alta patogenicità da quando la malattia è stata descritta per la
prima volta nel 1878. Il virus ha infettato il pollame in alcune delle regioni
più densamente popolate del mondo e ha impoverito aree che sono scarsamente
supportate da sistemi sanitari e di controllo delle malattie. In questo contesto
aumenta la probabilità che i casi umani di influenza aviaria non siano
individuati tempestivamente o che addirittura vengano ignorati, indebolendo il
sistema di allerta precoce che segnala il bisogno di intensificare il piano di
risposta alla pandemia o di contenimento di un eventuale virus pandemico
emergente.
Il cambiamento del ruolo degli uccelli migratori è considerato in parte la causa
della recente e drammatica diffusione del virus verso nuove aree. È prevista
un'ulteriore espansione del virus lungo le rotte migratorie degli uccelli
acquatici. Per di più, la migrazione degli uccelli è un fenomeno periodico e,
quindi, i Paesi che si trovano lungo gli itinerari di questi uccelli potrebbero
trovarsi a dover affrontare il rischio persistente dell'introduzione o
reintroduzione del virus in stormi di pollame domestico.
In alcuni Paesi, l'infezione di pollame e di volatili selvatici nei primi mesi
del 2006 è stata accompagnata dalla scoperta di pochi casi fatali tra gatti
domestici e tra due ulteriori specie di mammiferi che cacciano uccelli
selvatici: la faina e il visone selvatico. Attualmente non si ritiene che il
contagio riscontrato in queste due specie abbia un ruolo significativo
nell'epidemiologia della malattia e nell'introduzione di rischi ulteriori per
l'uomo. Tuttavia, dato lo stretto legame che esiste tra persone e gatti
domestici, è fondamentale fare attenzione a segnali di diffusione dell'infezione
tra questi ultimi.
La malattia nell'uomo: storia ed epidemiologia
I virus influenzali di norma sono estremamente specifici, in altre parole quelli
che colpiscono una singola specie (esseri umani, alcune specie di volatili,
suini, equini e foche) rimangono 'fedeli' a tale specie e solo di rado passano
ad altre infettandole. Dal 1959 si sono avuti solo dieci casi di infezioni umane
da parte di un virus dell'influenza aviaria. Delle centinaia di ceppi di virus A
dell'influenza aviaria, soltanto quattro a quanto si sa hanno infettato esseri
umani: H5N1, H7N3, H7N7, e H9N2. In genere, gli esseri umani infettati da questi
virus hanno presentato sintomi lievi e quasi mai la malattia grave, con una sola
eccezione significativa: il virus altamente patogeno H5N1.
Di tutte le forme influenzali che circolano tra i volatili, il virus H5N1
attualmente rappresenta la maggior fonte di preoccupazione per la salute umana
per due motivi principali. Prima di tutto il virus H5N1 è quello che ha causato
di gran lunga il maggior numero di casi di malattia molto grave tra gli esseri
umani e il maggior numero di decessi. In almeno tre occasioni negli ultimi anni
ha effettuato il passaggio di specie infettando esseri umani: a Hong Kong nel
1997 (18 casi di cui 6 fatali), a Hong Kong nel 2003 (2 casi di cui 1 fatale) e
con le attuali epidemie iniziate a dicembre 2003 e riconosciute nel gennaio
2004.
Una seconda implicazione per la salute umana, molto più preoccupante, è il
rischio che il virus H5N1, avendone la possibilità, sviluppi le caratteristiche
necessarie per dare l'avvio a una nuova pandemia influenzale. Il virus ha già
tutte le potenzialità per farlo tranne una: la capacità di diffondersi in modo
efficiente e sostenibile tra esseri umani. Sebbene il virus H5N1 sia al momento
quello che desta le maggiori preoccupazioni, non è da escludere la possibilità
che altre forme di influenza aviaria, già note per la capacità di infettare
esseri umani, raggiungano proporzioni di pandemia.
Il virus può aumentare la propria capacità di trasmettersi fra gli esseri umani
attraverso due meccanismi principali. Il primo è un evento di 'riassortimento',
in cui del materiale genetico viene scambiato tra virus umani e aviari in caso
di co-infezione di un uomo o di un maiale.
Il riassortimento potrebbe risultare in un virus pandemico totalmente
trasmissibile, annunciato da un improvvisa ondata di casi con diffusione
improvvisa.
Il secondo meccanismo è un processo più graduale di mutazione adattativa, in
quanto la capacità del virus di legarsi alle cellule umane aumenta in caso di
infezioni umane ripetute. La mutazione adattativa, che si esprime inizialmente
con piccoli cluster di casi umani che mostrano la possibilità di trasmissione da
uomo a uomo, lascerebbe comunque il tempo di adottare misure di difesa, se
individuata abbastanza precocemente.
Durante la prima epidemia documentata di infezioni umane da parte del virus
H5N1, a Hong Kong nel 1997, i 18 casi tra gli esseri umani hanno coinciso con
un'epidemia di influenza aviaria altamente patogena provocata da un virus
praticamente identico, in allevamenti e mercati avicoli.
Studi approfonditi dei casi negli esseri umani hanno stabilito che il contatto
diretto con animali ammalati era la fonte di infezione. Indagini svolte tra i
familiari e nel contesto sociale di pazienti, operatori sanitari che li hanno
assistiti e operatori responsabili dell'abbattimento del pollame hanno
riscontrato poche, per non dire nessuna, prova della diffusione del virus da
persona a persona. Le infezioni umane hanno portato alla rapida distruzione, nel
giro di tre giorni, dell'intera popolazione aviaria di Hong Kong, valutata in
circa un milione e mezzo di animali. A detta di alcuni esperti, questo drastico
intervento può avere evitato una pandemia.
Tutte le evidenze sembrano indicare che il contatto ravvicinato con volatili
morti o ammalati rappresenta il principale mezzo di trasmissione agli esseri
umani del virus H5N1. Comportamenti particolarmente a rischio sono la
eliminazione, spiumatura, macellazione e preparazione per il consumo di animali
infetti. In alcuni casi si ritiene che l'esposizione a feci di pollo da parte di
bambini che giocavano in una zona frequentata da pollame ruspante sia stata la
causa dell'infezione. In altri casi questa può essere avvenuta se si è nuotato
in acque dove erano state gettate le carcasse di animali infetti o che potevano
essere stata contaminate da feci di oche infette o altri volatili. In altri casi
le indagini non sono riuscite a rivelare una fonte plausibile di esposizione,
limitandosi a indicare fattori ambientali finora sconosciuti che hanno portato
alla contaminazione col virus in un numero ridotto di casi. Alcune delle
spiegazioni avanzate fanno riferimento a un possibile ruolo dei volatili
peri-domestici, come i piccioni, o all'uso di feci di volatili non trattate come
fertilizzante.
Al momento, l'influenza aviaria H5N1 rimane prevalentemente una patologia dei
volatili. La barriera di specie è consistente: l'infezione del virus non passa
cioè facilmente dagli uccelli agli esseri umani. Nonostante decine di milioni di
animali siano stati infettati su ampie aree geografiche a partire da metà del
2003, si ha conferma dal laboratorio di meno di duecento casi in esseri umani.
Per ragioni ignote, gran parte di questi si sono verificati in contesti rurali e
peri urbani in piccoli allevamenti di pollame. Sempre per motivi sconosciuti,
sono stati rilevati pochissimi casi in gruppi considerati ad alto rischio, come
operatori commerciali nel settore del pollame o in mercati avicoli, responsabili
dell'abbattimento di pollame, veterinari e personale sanitario che assiste
pazienti senza adeguate misure di sicurezza. Non si è nemmeno trovata una
spiegazione per la sconcertante concentrazione di casi in minori e giovani
adulti precedentemente in buona salute. C'è urgente bisogno di ricerca per
definire meglio le circostanze di esposizione, comportamenti o fattori
immunologici che potrebbero aumentare la possibilità di infezione umana.
Valutazione di possibili casi
Le indagini sui casi riscontrati ultimamente tra esseri umani in Cina,
Indonesia, e Turchia hanno identificato il contatto diretto con volatili infetti
come fonte di esposizione più probabile. Nella valutazione di possibili casi, il
livello di attenzione clinica dovrebbe essere aumentato in presenza di individui
con una sintomatologia simile a quella influenzale, in particolar modo febbre e
problemi al livello dell'apparato respiratorio inferiore, che abbiano una storia
di contatto ravvicinato con volatili in zone dove siano in corso epidemie
confermate di influenza aviaria H5N1 altamente patogena. La permanenza in
ambienti che possano essere stati contaminati da feci di animali infetti
rappresenta una seconda, seppure meno comune, fonte di esposizione umana.
Finora non tutti i casi tra esseri umani derivano da esposizione a uccelli
domestici morti o visibilmente malati. Secondo ricerche pubblicate nel 2005, le
oche domestiche possono secernere quantità notevoli di virus altamente patogeni
senza presentare segni di malattia. Una storia di consumo di pollame in un Paese
colpito non costituisce un fattore di rischio, sempre che la carne sia stata
cotta bene e che la persona non abbia aiutato a cucinare il cibo in questione.
Per quanto a nostra conoscenza non si sono verificati casi di trasmissione da
uomo a uomo del virus e dunque semplicemente recarsi in un Paese dove sono in
corso epidemie di aviaria o sporadici casi tra esseri umani non pone il
viaggiatore a maggior rischio di infezione, sempre che la persona non visiti
mercati di pollame vivo o in condizioni igieniche precarie, fattorie o altri
ambienti dove possa esserci stata esposizione ad animali contagiati.
Caratteristiche cliniche
In molti pazienti, la malattia causata dal virus H5N1 ha un decorso clinico
insolitamente aggressivo, con deterioramento rapido delle condizioni e alta
mortalità. Come molte malattie emergenti, l'influenza H5N1 tra gli esseri umani
è ancora scarsamente compresa. Dati clinici da casi nel 1997 e dall'epidemia
attuale iniziano a delineare un quadro di caratteristiche cliniche della
patologia, ma rimane ancora molto da imparare. Inoltre, il quadro attuale
potrebbe cambiare vista la propensione del virus a mutare in maniera rapida e
imprevedibile.
Il periodo di incubazione per l'influenza aviaria H5N1 è probabilmente più lungo
di quello per l'influenza stagionale che è di circa due-tre giorni. I dati
attuali relativi all'infezione da H5N1 indicano un periodo di incubazione che va
da due a otto giorni, raggiungendo forse anche i diciassette. In ogni caso, la
possibilità di esposizione multipla al virus rende difficile definire con
precisione il periodo di incubazione. L'Oms attualmente consiglia di usare un
periodo di incubazione di sette giorni per le indagini sul campo e il
monitoraggio di contatti dei pazienti.
Tra i sintomi iniziali si annoverano febbre alta, di solito superiore a 38°C, e
sintomi simili a quelli influenzali. Alcuni pazienti hanno anche manifestato
diarrea, vomito, dolore addominale, al torace, epistassi e gengive sanguinanti.
Diarrea acquosa senza sangue pare essere più comune nell'influenza aviaria H5N1
rispetto alla comune malattia stagionale. Lo spettro di sintomi clinici, in ogni
caso, può essere più ampio e non tutti i pazienti confermati presentavano
sintomi respiratori.
In due pazienti nel Vietnam meridionale la diagnosi clinica è stata di
encefalite acuta; in nessuno dei due casi al momento della prima visita
comparivano sintomi respiratori. In un altro caso, dalla Tailandia, il paziente
presentava febbre e diarrea, ma nessun sintomo respiratorio. Tutti e tre i
pazienti avevano una storia di esposizione diretta a pollame infetto.
Una caratteristica riscontrata in numerosi pazienti è lo sviluppo di
manifestazioni al livello dell'apparato respiratorio inferiore all'inizio della
malattia: molti pazienti presentano infatti sintomi di questo tipo quando
richiedono le prime cure. Secondo i dati attuali, la difficoltà respiratoria
inizia a manifestarsi circa cinque giorni dopo i primi sintomi. Respiro
affannoso, raucedine e un crepitio nella fase di inalazione costituiscono segni
comuni. La produzione di espettorato è variabile e a volte questo contiene
sangue. Più di recente, nei casi in Turchia, sono state riscontrate secrezioni
respiratorie macchiate di sangue. Quasi tutti i pazienti hanno sviluppato la
polmonite. Durante l'epidemia a Hong Kong, tutti i pazienti gravi si sono
ammalati di polmonite virale che non rispondeva alla terapia antibiotica. I
pochi dati su pazienti nella epidemia attuale segnalano la presenza di polmonite
virale primaria nell'H5N1, solitamente senza evidenze microbiologiche di
sovra-infezione batterica. I medici turchi hanno inoltre riferito che la
polmonite rappresenta una caratteristica ricorrente nei casi gravi; anche qui i
pazienti non hanno risposto alla terapia antibiotica.
In pazienti infettati col virus H5N1 si assiste a un rapido aggravamento del
quadro clinico. In Tailandia, il tempo intercorrente tra l'inizio della malattia
e lo svilupparsi di difficoltà respiratorie acute è stato di circa sei giorni,
con punte minime e massime di quattro e tredici. Nei cavi più gravi in Turchia,
i medici hanno riscontrato insufficienza respiratoria da tre a cinque giorni
dopo i primi sintomi. Un'altra caratteristica frequente è la disfunzione di vari
organi. Tra le anomalie comunemente riscontrate da esami di laboratorio si
annoverano linfopenia, leucopenia, elevata aminotrasferasi, e trombocitopenia da
lieve a moderata con alcuni casi di coagulazione intravascolare diffusa.
Ci sono prove limitate a favore del fatto che alcuni farmaci antivirali, più
precisamente l'oseltamivir (noto col nome commerciale di Tamiflu), possano
ridurre la durata della riproduzione virale e migliorare le possibilità di
sopravvivenza, sempre che siano amministrati entro 48 ore dalla comparsa dei
sintomi. Bisogna dire che, prima dell'epidemia in Turchia, gran parte dei
pazienti sono stati identificati e curati quando la malattia era già a uno
stadio avanzato, pertanto i dati clinici sull'efficacia dell'oseltamivir sono
limitati. Inoltre questo farmaco, come altri antivirali, è stato sviluppato per
il trattamento e la profilassi dell'influenza stagionale che è una malattia meno
grave associata a una replica virale meno prolungata. Le raccomandazioni in
merito a dosaggio ottimale e trattamento dell'influenza aviaria H5N1, anche in
età pediatrica, necessitano di urgente revisione di cui si sta attualmente
occupando l'Oms.
In casi sospetti, si dovrebbe procedere a prescrivere l'oseltamivir appena
possibile (preferibilmente entro 48 ore dal manifestarsi dei primi sintomi) per
massimizzarne i benefici terapeutici. In ogni caso, considerato l'elevato tasso
di mortalità attualmente associato all'infezione da H5N1 e le prove di
riproduzione virale prolungata in questa malattia, si dovrebbe considerare la
possibilità di somministrare il farmaco anche a pazienti nella fase più avanzata
della malattia.
Attualmente le dosi consigliate di oseltamivir per il trattamento dell'influenza
sono contenute nelle indicazioni del farmaco sul sito web del produttore. La
dose consigliata di oseltamivir per il trattamento dell'influenza in adulti e
adolescenti di età superiore a 13 anni è di 150 mg al giorno, in due dosi da 75
mg al giorno per cinque giorni. L'oseltamivir non è indicato per la cura di
pazienti di età inferiore a un anno.
Dato che la durata della riproduzione virale può essere prolungata in casi di
infezione da H5N1, i medici dovrebbero valutare la possibilità di estendere la
durata del trattamento a sette-dieci giorni in pazienti che non presentano una
risposta clinica. In casi di pazienti infettati dal virus H5N1 in forma grave, i
medici dovrebbero considerare la possibilità di aumentare la posologia
giornaliera consigliata o la durata del trattamento, non dimenticando, però, che
dosaggi superiori a 300 mg al giorno possono avere effetti collaterali
significativi. Per tutti i pazienti in cura, vale la pena prendere in
considerazione la possibilità di raccogliere una serie di campioni clinici da
analizzare successivamente per misurare i cambiamenti nella carica virale, la
risposta al farmaco e i suoi livelli. Tali campioni devono essere raccolti solo
in presenza di adeguate misure per il controllo delle infezioni.
In pazienti affetti da H5N1 in forma grave o in pazienti H5N1 con sintomi
gastrointestinali acuti, l'assorbimento del farmaco può risultare difficile; nel
trattare questi pazienti bisogna dunque tenere presente tale possibile
evenienza.
Paesi colpiti da casi umani di influenza aviaria
Finora sono 200 i casi umani di influenza aviaria confermati in laboratorio e
riportati da nove paesi: Azerbaijan, Cambogia, Cina, Egitto, Indonesia, Iraq,
Tailandia, Turchia e Vietnam. Tutti i casi riscontrati nell'uomo sono coincisi
con attacchi di influenza aviaria da H5N1 ad alta patogenicità nel pollame o in
uccelli selvatici. In molti casi, comunque, la scoperta di casi tra gli uomini
ha preceduto dichiarazioni ufficiali di presenza della malattia tra i volatili.
Nel complesso, più di metà dei casi confermati in laboratorio hanno avuto esito
fatale.
L'influenza aviaria H5N1 tra gli esseri umani è ancora una malattia rara, ma si
tratta di una patologia grave che deve essere attentamente osservata e studiata,
soprattutto visto che questo virus può potenzialmente evolversi al punto da
scatenare una pandemia.
Fonte:
EpiCentro, sito web
del Centro nazionale di epidemiologia, sorveglianza e promozione della salute
dell'Istituto superiore di sanità.
|